DERLEME / REVIEW
Doi: 10.5798/diclemedj.0921.2012.01.0116
Monosemptomatik noktürnal enürezis
Monosymptomatic nocturnal enuresis
Pelin Ertan,
Bertan Karaboğa
Celal
Bayar Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları AD Çocuk
Nefroloji B.D Manisa, Türkiye
Yazışma Adresi
/Correspondence: Prof.Dr. Pelin Ertan, Celal Bayar Üniversitesi Tıp
Fakültesi Çocuk Nefroloji BD Manisa, Türkiye
Eposta:
pelinertan@hotmail.com
Geliş Tarihi /
Received: 14.07.2011, Kabul Tarihi / Accepted: 09.09.2011
ÖZET
Enüresiz
noktürna (EN) çocukluk çağının en sık karşılaşılan ürolojik problemidir.
Terminoloji konusunda tam bir görüş birliği olmayıp Uluslararası Çocuk
Kontinans Derneği’nin (ICCS) yaptığı tanımlamaların kullanılması
önerilmektedir. Doğuştan ya da kazanılmış santral sinir sistemi defekti olmayan
5 yaşın üzerindeki çocuklarda istemsiz olarak gece uykuda altını ıslatma EN
olarak tanımlanır. Monosemptomatik (basit), monosemptomatik olmayan (komplike)
grupları vardır. Monosemptomatik noktürnal enüreziste (MNE) gece yatağa ıslatma
dışında gün içinde herhangi belirti yoktur. MNE etyolojisinde çeşitli teoriler
öne sürülmüş; genetik, hormonal, mesane ile ilişkili ve uyanma bozukluklarının
bir veya birden fazlasının rol oynayabileceği bildirilmiştir. Matüritenin
artmasıyla her yıl %15 oranında kendiliğinden düzelme görülür. Tedavi
destekleyici ve buna ilaveten patofizyolojideki faktörler göz önüne alınarak
özgün tedavi olarak yapılmaktadır. Tedavinin başarısı ve izlenecek yol haritası
çocuk ve aile ile birlikte planlanmalıdır. Bu derlemede noktürnal enürezisle
başvuran olguları değerlendirirken doğru tanı, ayırıcı tanı, izlem ve tedavi
seçenekleri ICCS ve Türkiye Enürezis Tedavi Kılavuzu (TEK) temel alınarak
güncel bilgiler ışığında verilmesi amaçlanmıştır.
Anahtar
kelimeler:
Enürezis, çocuk, tedavi.
ABSTRACT
Enuresis Nocturna is the most
common urologic problem in childhood. There is not a consensus about
terminology. Terminology identified by The International Children's Continence
Society (ICCS) is recommended. Bed-wetting at night during sleep (incontinence)
in children above 5 years of age who don’t have congenital or acquired central
nervous system defect is defined as enuresis nocturna. There are two groups
monosymptomatic (simple) and non-monosymptomatic (complicated). Monosymptomatic
enuresis nocturna (MNE) has no symptoms other than bed-wetting at night during
sleep. Various theories concerning etiology of MNE has been suggested; one or
more of genetic, hormonal, bladder associated and sleep disorders are stated to
play a role. Self-improvement can be achieved each year by 15% increasing
maturity. Under pinning treatment and in addition to this unique treatment must
be done by considering the factors in the pathophysiology. The success of the
treatment and roadmap to be followed must be arrange with child and family. The
purpose of this eclectic is; evaluation of correct diagnosis, differential
diagnosis, patient follow-up and treatment options of the cases applicant with
nocturnal enuresis based on the current knowledge of ICCS and Turkey Enuresis
Treatment Guide.
Key words: Enuresis, child, treatment.
GİRİŞ
Enüresiz noktürna (EN) çocukluk çağının en sık
karşılaşılan ürolojik problemi olup alerjik hastalıklardan sonra en yaygın
kronik sorun olarak polikliniklere başvuru sebebidir. Terminoloji konusunda tam
bir görüş birliği olmayıp günümüzde Uluslararası Çocuk Kontinans Derneği’nin
(ICCS) yaptığı tanımlamalar kullanılmaktadır.1 Enürezis noktürna
tanı ve tedavisinde standart oluşturabilmek; batı toplumlarında kullanılan
kılavuzların Türk toplumunun ihtiyaçlarını karşılamaması nedeniyle ‘Türkiye
Enürezis Tedavi Kılavuzu’ (TEK) geliştirilmiştir.2
Enürezis,
mesane kontrolünün kazanılmış olması gereken yaşta istemsiz olarak yineleyen
bir biçimde uykuda yatağa veya giysilere idrar kaçırma olarak tanımlanmaktadır.
Doğuştan ya da kazanılmış santral sinir sistemi defekti olmayan 5 yaşın
üzerindeki çocuklarda istemsiz olarak gece uykuda altını ıslatma EN olarak
tanımlanır.1
Amerikan
Psikiyatri Topluluğu tarafından hazırlanan Mental Bozuklukların Tanısal ve
İstatistiksel Kılavuzu’ndaki (DSM-IV) tanı ölçütlerine göre EN beş yaşından
büyük çocuklarda uyku sırasında tekrarlayıcı nitelikte istemsiz idrar
kaçırılması, bu davranışın üç ay süre ile en az haftada iki kez ortaya çıkması,
okul ya da sosyal yaşantı ile ilgili sıkıntı nedeni olması ve bu durumun tıbbi
bir hastalığa bağlı olmaması olarak tanımlanır.3
Monosemptomatik
( basit ) ve monosemptomatik olmayan (komplike–polisemptomatik ) olarak iki
grupta incelenir. Monosemptomatik noktürnal enüresiz herhangi bir alt üriner
traktus semptomu olmayan (noktüri hariç), önceden mesane işlev bozukluğu
bulunmayan ve gündüz semptomlarının ( ani sıkışma hissi, gündüz idrar kaçırma,
sık idrara gitme, kronik kabızlık ve gayta kaçırma) eşlik etmediği sadece gece
yatağı ıslatma olarak bildirilmektedir. Primer noktürnal enürezis doğumdan
itibaren yaşamı boyunca hiç kuru kalamamış, sekonder enürezis ise en az 6 ay
boyunca kuru kalmış enüretikleri tanımlar.1
EPİDEMİYOLOJİ
Enürezis prevalansı toplumlara göre farklılık
göstermekle birlikte; 5 yaş civarında %15-20, 7 yaşında %10, 10 yaşında %5, 15
yaşından sonra ise %1‘e inmektedir. Yıllık kendiliğinden düzelme %15
civarındadır. 10-11 yaşına kadar erkek hakimiyeti varken daha sonra oran hemen
hemen her iki cinsiyette benzer olup kızlarda biraz daha fazladır.2
İngiltere, Hollanda, Yeni Zelanda, İrlanda gibi batı toplumlarında yapılan
çalışmalarda MNE prevalansı erkek çocuklarda 5 yaşta %13-19, 7 yaşta %15-22, 9
yaşta %9-13, 16 yaşta %1-2; kızlarda ise oran yarı yarıya bildirilmiş olup; 5
yaşta %9-16, 7 yaşta %7-15, 9 yaşta %5-10, adölesan dönemde %1-2’dir.4-6
Türkiye’den yapılan 5724 çocuğu kapsayan geniş kapsamlı çalışmada enüresiz
noktürna prevalansı %11.5 olarak bildirilmiştir.7 İstanbul, Manisa
ve Aydın illerinde yapılan çalışmalarda ise %13.7, %11.6 ve %12.4 sıklık
bildirilmiştir.8-9
Sosyoekonomik
ve eğitim düzeyi düşük ailelerde prevalans daha yüksektir.7 Hanafin
ve ark. enürezisin kalabalık ve ekonomik yönden düşük seviyedeki ailelerde daha
sık görüldüğünü bildirmişlerdir.10
ETİYOLOJİ
Monosemptomatik enürezis noktürnanın etiyolojisinin
daha çok multifaktöryel olduğu düşünülmektedir. Genetik faktörler, uyanma
bozuklukları, mesane ile ilgili ve hormonal faktörler rol oynayabilir.
Genetik Faktörler
Noktürnal enürezis yaygın, genetik olarak kompleks ve
heterojen bir hastalıktır. En yaygın geçiş formu otozomal dominanttır.11-12
Anne ve babada NE öyküsü varsa çocukta görülme olasılığı %77, ikisinden birinde
NE öyküsü varsa %44, monozigotik ikiz kardeş enüretikse %65-70, dizigotik ikiz
kardeş enüretikse %31-44’dür.13-14 Genetik çalışmalara göre 10’un
üzerinde kromozom NE ile ilgilidir. Kromozom 5, 11, 12, 13 ve son zamanlarda
kromozom 22 enüretik gen ailesini oluşturmaktadır.2
Uyanma bozukluğu
Uyku derinliğinin çocuklarda bir faktör olabileceği
ileri sürülmüşse de son yıllarda yapılan çalışmalarda normal çocuklarla
aralarında fark olmadığı saptanmış olup, Norgaard ve ark. yaptığı bir çalışmada
EN’lı çocukların uykularının normal kişilerden daha derin olmadığını, idrar
kaçırma olayının derin uyku ya da uykunun bir evresinden diğerine geçiş
sırasında değil, gece boyunca rastlantısal şekilde uykunun herhangi bir
aşamasında ortaya çıktığını bildirmişlerdir.13 Bu çocuklarda uyandırmak
için yapılan uyarılara normal çocuklara göre daha az yanıt verdiği, ancak
yatağı ıslattıktan sonra uyanabildikleri, mesane doluluk ve kontraksiyonlarının
algılanması ve inhibisyonunda gelişimsel bir gecikme olduğu bildirilmektedir.15
SSS’nin maturasyonu ile pek çok çocukta bu durum düzelmektedir. Enüretik
atakların genellikle non-REM (Rapid Eye Movements) fazından uyanırken
(genellikle dördüncü dönem) oluştuğu, en az REM fazında ortaya çıktığı
gösterilmiştir. Son yapılan çalışmalarda uyku paterninin normal olduğu
gösterilmekle birlikte enüretiklerin normal çocuklar gibi mesane dolduğunda
neden uyanıp miksiyon yapmadıklarının cevabı hala verilememiştir.16
Noktürnal poliüri
Normalde gece çıkarılan idrar miktarı gündüze oranla 3
kat kadar azalma gösterir. Hayatın ilk yılında bu ritim yoktur ve infantlarda
idrar çıkışı sabittir. 12 yaş altında gece idrar miktarının beklenen mesane
kapasitesinin %130’undan fazla olması noktürnal poliüri olarak tanımlanır.
Normal koşullarda noktürnal antidiüretik hormon (ADH) salgısı gündüze göre
yüksektir, bu durum geceleri %50 daha az idrar çıkışına neden olur, bu
sırkadiyen ritmin bozulduğu durumlarda fonksiyonel mesane kapasitesinin (FMK)
aşılması enürezise yol açabilir. Ritting ve ark.’nın yaptıkları
karşılaştırılmalı bir araştırmada enüretiklerde diurnal ritmin fark edilmeyecek
düzeyde değiştiğini, noktürnal üriner atılımın yükseldiği ve üriner
osmolalitenin düştüğünü belirtmişlerdir.17-18 Mesane distansiyonu
ADH ‘nun noktürnal salınımını etkileyebilmekte ve salınımında artış olmaktadır.
Ayrıca gece-gündüz döngüsel ritminin eksikliği patofizyolojik bir bozukluk
olmaktan çok, çocuğun gelişim sürecindeki gecikmeye bağlanmaktadır.
Bazı enüretik
çocuklarda ise ADH salgılanma ritminde herhangi bir bozukluk olmadan ADH’a
karşı renal tübüllerden kaynaklanan bir duyarsızlığın olduğu ileri sürülmüştür.19
Farklı yaklaşımlar olsa da uzlaşılan ortak nokta, gece oluşan idrar miktarı ile
FMK arasındaki dengesizliğin, enüresiz oluşumunda önemli bir etken olduğu
görüşüdür.20
Artmış detrusor aktivitesi ve gece düşük mesane
kapasitesi
Fonksiyonel mesane kapasitesi; sabah ilk idrar
dışlandığında çıkarılan maksimum idrar miktarıdır. Enürezis noktürnalı
hastalarda yapılan ürodinamik çalışmalarda total mesane kapasitesinin normal
ancak FMK’nın düşük olduğu gösterilmiştir.21 Bunun primer bir neden
mi yoksa noktürnal poliüriye bağlı göreceli bir kapasite azlığı olduğu halen
tartışmalıdır. Normal çocuklarda gece mesane kapasitesi gündüze göre daha fazla
olup bu durumun uykunun işeme merkezine inhibitör etkisinden kaynaklandığı
düşünülmektedir.22 Enürezisli çocukların büyük bir kısmında detrusor
instabilitesi ve uzun süreli ve yüksek basınçta kontraksiyonlara bağlı olarak
FMK’de azalma olduğu bildirilmiştir. Özellikle tedaviye dirençli enüretiklerde
gündüz FMK’nin normal olmasına rağmen gece azalmış olduğu saptanmıştır.22
Psikososyal Faktörler
Enüretik çocuklar biyo-davranışsal açıdan henüz
çözülememiş bir gruptur. Psiko-patolojik bozukluklar enüreziste oldukça nadir
olup etiyolojik faktör olarak kabul edilmemekte enürezis noktürnanın yarattığı
stresin çocuk ve aile üzerinde anksiyeteye sebep olduğu bildirilmektedir.2
Gece mesane fonksiyonlarının kazanılmasında hassas bir
dönem olan hayatın 2 ile 4. yılları arasında, akut ve kronik anksiyeteye yol
açan faktörlerin devreye girmesiyle sekonder enürezis oluşabilir.23
Yapılan
çalışmalarda; ailenin bölünmesi, anne ve babadan geçici olarak ayrı kalma,
kardeş doğumu, ev değiştirme, kazalar gibi olayların özellikle sekonder
enürezisle ilişkili olduğu bilinmektedir.24 Çocukluk çağının sık
görülen psikiyatrik hastalıklarından olan ‘Dikkat Eksikliği ve Hiperaktivite
Bozukluğu’ (DEHB) ayrıca incelenmiştir.25-26 On yaş ve üzerindeki
primer EN’lı çocukların önemli bir kısmında DEHB ile ilişkili semptomlar
gözlenmiştir. DEHB tanısı alan 6 yaş ve üzerindeki çocukların yaklaşık %30’unda
özellikle primer EN saptanmıştır.27 Ertan ve ark. tarafından MNE’li
olgularda yapılan çalışmada enüretik grupta dikkat eksikliği puanı kontrol
grubundan anlamlı olarak yüksek bulunurken, hiperaktivite puanı açısından bir
anlamlılık saptanmamıştır.28
Diyet
Enürezis noktürnalı çocukların yaklaşık %10’unda besin
alerjisinin rol oynayabileceği düşünülmüştür.Yüksek oranda kafein içeren
içecekler, kakao, turunçgiller tüketilmesi hastada noktürnal poliüriye neden
olabilmektedir. Özellikle DEHB ve migren gibi hastalıklarda kısıtlı diyet
alanlarda EN’nın ortadan kalktığı gözlemlenmiştir.29-30
Obstrüktif
uyku apnesi
Üst hava yolu obstrüksiyonu ve uyku apnesinin atrial
natriüretik peptidin gece salınımını artırarak sodyumla birlikte su atılımını
artırarak noktürnal poliüriye yol açarak sıklıkla sekonder enürezise neden
olabilmektedir.31-32
KLİNİK
DEĞERLENDİRME
Enürezisli hastaları değerlendirmede ana amaç
monosemptomatik formun non-monosemptomatikten ayrımını tam yapabilmek ve altta
yatabilecek organik bozuklukları dışlamaktır. Özellikle ayrıntılı bir öykü ve
üro-genital sistemide içine alacak şekilde yapılacak fizik bakı ve uygun
laboratuvar tetkikleri ile tedavi planlanabilir.
Öykü
Hastalardan öykü alınırken özellikle işeme, dışkılama
ve sıvı tüketme alışkanlıkları ile uyku özellikleri, psikolojik durumları ve
aile öyküsü sorgulanmalıdır.2
Ayrıntılı
biçimde başlama yaşı, gündüz ve/veya gece oluşu, kuru kalınan dönem
(süre/sıklık), ıslatma sıklığı (gün/hafta), gece boyunca kaç kez olduğu, alt
üriner traktus semptomlarının eşlik edip etmediği (sık idrara çıkma, sıkışma,
duraksama, zorlama, zayıf akım, aralıklı işeme, tutma manevraları, işeme
sonrası damlatma), tuvalet eğitimine başlama yaşı, geçirilmiş idrar yolu
enfeksiyon öyküsü, gündüz ve akşam alınan sıvı miktar ve içerikleri, besin
alerjisi, barsak alışkanlıkları (kabızlık, kaçırma), uyku düzeni, sabah
yorgunluğu ve horlama, aldıkları medikal tedaviler ve travma öyküleri ‘Anket’
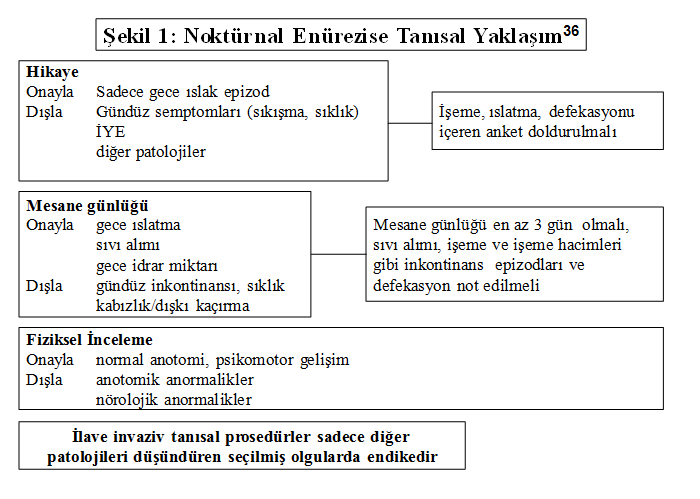
formu şeklinde ilk ziyarette doldurulmalıdır.1,2
Gerek
Uluslararası Çocuk Kontinans Derneği gerekse Türkiye Enürezis Tedavi Kılavuzu
ayrıntılı öyküye ek olarak standardizasyonun sağlanması için ‘işeme günlüğü’
doldurulmasını önermektedir. İdeali 1 hafta olmasına rağmen pratikte uygulama
zorluğu olması nedeniyle ardaşık iki gün boyunca ‘İşeme Günlüğü’ (sıvı
alışkanlıkları, işeme sıklığı, işeme hacimleri, ek mesane semptomları)
tutulmalı ayrıca dışkılama alışkanlıkları en az 1 hafta süre ile kayıt
edilmelidir. Amaç öyküde çocuk ve aile tarafından tam ifade edilemeyen objektif
verilere ulaşabilmek, non-monosemptomatiklerin ayrımını yapabilmek, ek inceleme
gerektiren vakaları belirleyebilmektir.1-2 (Şekil 1).
Fizik Bakı
Monosemptomatik enürezis noktürnalı çocukların fizik
bakıları normaldir. Hastaların genel tam sistemik muayenesi yapılmalı ve vital
bulguları değerlendirilmelidir. Büyüme ve gelişmesinin değerlendirilmesi altta
yatan önemli bir organik sorunun ortaya konmasında yardımcı olur. Genital
organlar, karın ve sırt bölgeleri, postür, gerektiğinde işemenin gözlemlenmesi
gerekmektedir. Üro-genital bakıda anormal genital yapı, kız çocuklarda vulvit,
vajinit, labial yapışıklık, özellikle damla damla ıslatma varlığında ektopik
ureter, erkek çocuklarda meatal stenoz, epispadias, hipospadias araştırılmadır.
Sırt bölgesinde spinal disrafizme ait kıllanma veya deride renk değişikliği,
nörolojik muayene ile sakral refleks arkının sağlamlığı (anal sfinkter tonusu,
perianal refleks), yürüyüş değerlendirilmelidir. Konstipasyon öyküsü olanlarda
fekalomlar araştırılmalıdır. Mesanenin işeme sonrası palpe edilebilir olmasına
da dikkat edilmelidir.1,33
Laboratuvar
Monosemptomatik enürezis noktürnalı çocuklarda tam
idrar bakısı gerek uluslararası gerekse ulusal rehberde tek önerilen
laboratuvar incelemesidir.1-2,34 İdrar bakısı ile diabetes mellitus,
diabetes insipidus, üriner enfeksiyon ve kronik renal yetmezliğin ayırıcı
tanısı yapılabilir. Klinik değerlendirme ve tam idrar bakısı ile MNE tanısı
alan çocuklarda ileri tetkik yapılmasına gerek yoktur. Ancak gündüz semptomları
olanlarda ultrasonografi ile mesane duvar kalınlığının ölçülmesi, işeme sonrası
rezidüel idrar bakılması, gerektiğinde işeme sistogramı, sistoskopi, ürodinami
ve özellikle nörolojik bulgusu olanda spinal bölgenin manyetik rezonans
görüntülemesi yapılabilir.35
TEDAVİ
Enürezis tedavisi eğitimle başlar. Aileye ve çocuğa
hastalığın anlatılması ve bilgilendirilmesi tedavinin başarısı üzerine çok
etkilidir. Bu durumun özellikle MSS’nin olgunlaşmasındaki gecikme nedeniyle
normal inhibitör kontrol mekanizmasının geç gelişmesine bağlı olduğu, her yıl
ortalama %15 oranında kendiliğinden düzelme olabileceği vurgulanmalıdır. Tedavi
kararı ve başlama zamanı çocuk ve aile ile birlikte belirlenmelidir. Tedaviye
başlama yaşı genelde okula başlama yaşı olup, beş yaşından önce
önerilmemektedir. Noktürnal enürezis medikal bir problem olmaktan çok sosyal
bir sorun olarak düşünülmeli ve destekleyici tedavi öncelikle uygulanmalıdır.
Destek tedavisi olarak; çocuğun kendine olan güveninin ve inancının
arttırılması, kendi tedavisinin sorumluluğunu üzerine alması, çocukla doktor
arasında uyumlu bir ilişkinin kurulması, gerektiğinde çocuğun duygusal yönden
ödüllendirilmesi sağlanmalıdır.36
Tedavisinde
hedef; beslenme ve sıvı alışkanlıklarının gözden geçirilmesi ve özellikle gece
yatmadan iki saat önce sıvı kısıtlamasının yapılması, diürezi arttırıcı kafein,
çay, gazlı içeceklerin tüketilmesinin önlenmesi gerekmektedir.
Yatmadan önce
mesanesi boşaltılmalı, uyduktan sonra iki saat sonra işemesi için
uyandırılmalıdır. Gece uyandığında tek başına tuvalete ulaşabilmesi için gece
lambasının açık tutulması gerekmektedir. Hastaya alt bezi kesinlikle
bağlanmamalıdır.
Düzenli barsak
ve mesane boşaltma alışkanlığının kazandırılması, gün içinde belirli zaman
aralıklarında tuvalete gitmesi ve tuvalette pelvik taban kaslarını gevşetecek
şekilde optimal postür alması önerilmelidir.
Ailelerin konu
ile ilgili sabır göstermeleri, cezalandırıcı olmamaları gerekmekte, tedaviye
yanıtı değerlendirmek için çocuğun işeme takvimi tutması istenmelidir. Çocuğa
ebveynlerinin yardımı olmadan doldurabilecekleri bir çizelge önerilmelidir.
Küçük çocuklara kuru kalınan geceler için güneş, ıslak geceler için yağmur ya
da bulut çizmeleri, büyük çocuklar için ise yazılı kayıt tutmaları
istenmelidir.25, 37
Motivasyon
tedavisinde kür oranı %20-25 olup tek başına yeterli olmayıp diğer tedavi
yöntemleri ile birlikte kullanılmalıdır.38-39
Özgün Tedavi
Patogenezde etkili olan meknizmalar dikkate alınarak
planlanmalıdır. Farmakolojik tedavi yaşı genellikle okula başlama yaşı olan ‘7’
olup; bu yaşta sosyal sorunlar aile ve çocuk için daha fazla önem taşıdığından
sekiz yaşından sonra yaratacağı psikolojik problemler göz önünde bulundurularak
tedavi stratejisi belirlenmelidir.2
a)Alarm tedavisi
Şartlandırma esasına dayanan tedavi şeklidir.
Özellikle uyanma güçlüğü olan çocukta en etkili yöntemdir. Mesane dolduğunda
henüz idrar kaçırmadan uyanmanın öğrenilmesi prensibi üzerine dayalıdır.40
Alarm tedavisi noktürnal mesane kapasitesini arttırmaya yönelik bir öğrenme
programıdır.Taneli ve ark. MNE’li hastalarda yaptıkları bir çalışmada 12
haftalık alarm ve davranış tedavisi sonrası maksimum gece mesane kapasitesi ve
ortalama gündüz mesane kapasitesinde artış saptamışlardır.41
Alarmların pek çok çeşidi vardır. Yatak pedi, yatak zili, çamaşır ıslanınca
titreşen oskülatörlerle yapılan çalışmalarda birbirleri ile benzer etkileri
olduğu görülmüştür.42 Tedavide davranış tedavisine ek olarak ilk
seçeneklerden biri olabilir. Özellikle 8 yaş altında noktürnal poliürisi
olmayan, aile desteği bulunan hastalarda tercih edilmeli.2,40 En az
6-8 haftalık uygulama sonrası etkinliği değerlendirilmeli, ardışık 14 gece
boyunca kuru kalındıysa tedavi kesilir. Tedaviye cevap alınamadığında 4-6 ay
süre ile tedavi önerilmektedir. Başarı şansı %65-75 oranındadır. Ancak
ailelerin %10-30’u tedaviyi bırakmaktadır.43
b)İlaç tedavisi
İlaç tedavisi planlanırken ICCS’in önerisi ile
özellikle noktürnal poliürisi, detrusor instabilitesi ve uyanma güçlüğü olan
çocuklarda yararlı olabileceği bildirilmektedir.1
Desmopressin
Desmopressin, arginin vazopressinin sentetik analoğu
olup; antidiüretik etkisi ile hem idrar üretimini azaltır hem de idrarın
konsantrasyonunu artırır. Özellikle noktürnal idrar miktarını azaltarak
MNE’lilerde FMK’den daha az miktarda idrar oluşmasını sağlar.44-45
Diürnal ritmin bozuk olduğu hastalarda etkilidir.44 Klinik uygulaması
kolay ve hızlı olup; noktürnal poliüri ile birlikte normal mesane kapasiteli,
aylık ıslatma sayısı az olan, gündüz semptomlarının eşlik etmediği ve aile
öyküsü olan, uzun süreli evden ayrı kalınması gereken çocuklarda kullanımı
önerilmektedir.45 Tablet, melt, nazal formları bulunmaktadır. Tablet
formları 0.1 mg ve 0.2 mg olup önerilen doz 0.2-0.4 mg/gün’dür. Nazal sprey
10-20 mcg/gün dozlarda kullanılmakta idi. Ancak su entoksikasyon riski
nedeniyle primer noktürnal enürezis’de kullanımı önerilmemektedir. Melt
formları (sublingual oral liyofilize) 60 mcg ve 120 mcg’dır. Klinik kullanımı
120-240 mcg/gün olup maksimum 360 mcg/gün’e kadar çıkılabilir. Gece yatmadan
yarım saat önce uygulanmalıdır. İlaç dozu, hastanın kilosu ve yaşına göre
değişkenlik göstermez.1 Desmopressin tedavisi sırasında 3 ayda bir
1-3 hafta ara verilerek etkinlik kontrol edilmeli relaps olduğunda tekrar etkin
doza geçilmelidir. Üç ay boyunca kuru kalındıysa doz azaltılarak kesilebilir.
Akşam yemeğinden itibaren sıvı kısıtlaması yaparak olası su retansiyonu ve
hiponatremi riski önlenebilir.2 Desmopressin ile yapılan
çalışmalarda ıslak gece sayısında azalma oranı %16-88, tamamen kuru kalma
%12-70 olup kontrollü olmayan uzun süreli çalışmalarda etkinliği %60-70
oranında gösterilmiştir.1,46
Antikolinerjik ilaçlar
Gündüz semptomlarına eşlik eden gece azalmış mesane
kapasitesi ve artmış detrusor aktivitesi gözlenen desmopressine yanıtsız
vakalarda etkili olabilmekte, özellikle gecede ikiden fazla kaçırması olanlara
önerilmekte.47-48 En sık kullanılan ilaç oxybutinindir. Dozu 0.4
mg/kg olup bölünmüş dozlarda uygulanmaktadır. Anti-enüretik etki en geç iki ay
içinde ortaya çıkar ve tedaviye cevap %40’dır. Yan etki olarak ağız kuruluğu,
yüzde kızarma, taşikardi, baş dönmesi, kabızlık, mesanenin tam boşaltılamaması
olabilir.47
Trisiklik antidepresanlar
Tedavi dozunda bile letal kardiotoksik etkiler
gösterildiği için seçilmiş hastalarda kullanımı önerilmektedir.49
Direkt antikolinerjik etki ile mesane kontraktilitesini azaltmakta,
kapasitesini arttırmakta, ayrıca uykunun son 1/3’lük dilimine etki ederek uyku
derinliğini azaltarak antienüretik etki yapmaktadırlar.50 Bu grupta
en sık kullanılan ilaç imipramindir. Günümüzde persistan noktürnal enürezisi
olan DEHB’li erkek adolesanlara önerilmektedir.51 Doz olarak
0.9-1.5mg/kg/gün olup genelde 5-8 yaşta 25 mg, 9 yaş üstüne 50 mg yatmadan 1
saat önce alınmalıdır.50,52
Diğer ilaçlar
Prostoglandin sentez inhibitörleri idrar sodyumunu
azaltarak, ADH etkisini artırarak etki göstermektedirler. Detrusor kasılmasını
azaltıcı ve mesane kapasitesini artırıcı özelliklerinden dolayı etkinlikleri
konusunda yeterli çalışma olmadığı için henüz rutinde noktürnal enürezis için
kullanılmamaktadır. Bu grupta diklofenak ve indometazin yer almaktadır.53
c) Kombine tedavi
Kombine tedavi uygulaması tedaviye dirençli vakalarda
üstün olabilir. Bu yaklaşımda özellikle davranışsal problemleri ve sık gece alt
ıslatmaları olan enüretiklerde daha etkili olabileceği ve yüksek başarı
oranları elde edebileceği bildirilmiştir.54-55 Van Kampen ve
ark.’nın yaptıkları bir çalışmada 6 ay boyunca kombine olarak alarm, mesane
eğitimi, pelvik taban kas eğitimi ve motivasyon tedavisi uygulanan 60 hastanın
52’sinde kuruluk saptanmıştır.56 Desmopressin ve alarmın kombine
edildiği çalışmada desmopressinin hızlı etkisinin çocuğun alarm tedavisine
uyumunu kolaylaştırıldığına inanılmaktadır.54, 57
Diğer tedavi yöntemleri
Elektro-akapunktur ve hipnoz alternatif tedaviler
olarak noktürnal enüreziste denenmekle beraber eldeki verilerin yeterli
olmaması nedeniyle çocukluk çağında henüz kullanıma girmemiştir.58
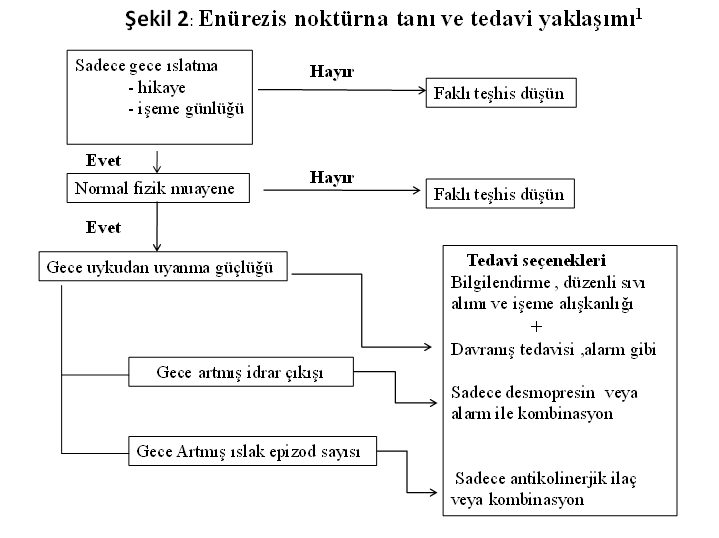
Monosemptomatik
noktürnal enüreziste patofizyoloji göz önüne alınarak düzenlenen tedavide hasta
ve ailesi aylık kontrollerle değerlendirilmeli, tedavinin başarısı ve izlenecek
yol haritası çocuk ve aile ile birlikte planmalıdır (Şekil 2).
SONUÇ
Monosemptomatik noktürnal enüreziste belirli oranda
spondan remisyon görülse de çocuk ve aile üzerinde oluşturduğu olumsuz
psikososyal etkilenme nedeniyle her olgu kendi içinde değerlendirilip özellikle
monosemptomatik olmayan formlardan ayrımı yapılmalıdır. Tedavi, çocuk ve
aileninde içinde yer aldığı özellikle patofizyolojide etkili mekanizmalar göz
önünde bulundurularak planlanmalıdır.
KAYNAKLAR
1. Neveus T, Eggert P, Evans
J, et al. International Children's Continence Society. J Urol 2010; 183(2):
441-7.
2. Avanoğlu A, Baskın E, Söylemezoğlu O, Tekgül S,
Ziylan O, Zorludemir Ü. Türkiye enürezis çalışma grubu. Türkiye Enürezis Tedavi
Kılavuzu 2010;1-16.
3. American Psychiatric
Association. Diagnostic and statistical manual of mental disorders. 4rd edn.
American Psychiatry Press. Washington DC,1995: 1537-41.
4. Devlin JB. Prevalence and
risk factors for childhood nocturnal enuresis. Ir Med J 1991;84(4):118-20.
5. Oge O, Koçak I, Gemalmaz H.
Enuresis: point prevalence and associated factors among Turkish children. Turk
J Pediatr 2001;43(1):38-43.
6. Feehan M, McGee R, Stanton
W, Silva PA. A 6 year follow up of childhood enuresis: prevalence in
adolescence and consequences for mental health. J Paediatr Child Health 1990;
26(2):75-9.
7. Serel A, Akhan G,
Koyuncuoglu HR, Ozturk A, Dogruer K, Unal S. Epidemiology of enuresis in
Turkish children. Scand J Urol Nephrol 1997;31(6):537-9.
8. Gümüs B, Vurgun N, Lekili
M, Iscan A, Müezzinoğlu T, Büyüksu C. Prevalence of nocturnal enuresis and
acompanying factors in children aged 7-11 years in Turkey. Acta Pediatr 1999;
88(12):1369-72.
9. Gür E, Turhan P, Can G, et
al. Enuresis: Prevalence, risk factors and urinary pathology among school
children in Istanbul, Turkey. Pediatr Int 2004;46(1):58-63.
10. Hanafin S.
Sociodemographic factors associated with nocturnal enuresis. Br J Nur1998;7:
403-8.
11. Eiberg H, Berendt I, Mohr
J. Assignment of dominant inherited nocturnal enuresis(ENUR1) to chromosome
13q. Nat Gent 1995;10(3):354-6.
12. Arnell H, Hjalmas K,
Jagervall M. The genetics of primary nocturnal enuresis; inheritance and
suggestion of a second major gene on chromosome 12q. J Med Genet 1997;34 (5):360-5.
13.Norgaard JP, Djurhuus JC,
Watanabe H, Lettbeng B. Experience and current status of research into
pathophysiology of nocturnal enuresis. Br J Urol 1997; 79: 825-35.
14. Bader G, Neveus T, Kruse
S, Sillen U. Sleep of primary enuretic children and controls. Sleep
2002;25(5):579-83.
15. Koff SA. Estimating
bladder capacity in children. Urology 1983;21(2):248-9.
16. Watanabe H, Kawauchi A,
Kitamori T, Azuma Y. Treatment system for nocturnal enuresis according to an
original classification system. Eur Urol 1994;25:42-50.
17. Norgaard JP, Pedersen EB,
Djurhuus JC. Diurnal antidiuretic- hormone levels in enuretics. J Urol
1985;134(5):1029-31.
18. Rittig S, Knudsen UB,
Norgaard JP, Pedersen EB, Djurhuus JC. Abnormal diurnal rhythm of plasma
vasopressin and urinary output in patients with enuresis. Am J Physiol.
1989;256 (4pt2):F664-71.
19. Eggert P, Müler-Schlüter
K, Müler D. Regulation of arginine vasopressin in enuretic children under fluid
restriction. Pediatrics 1999;103(2):452-5.
20. Rushton HG, Enuresis In:
Kelalis PP (ed). Clinical Pediatric Urology, 3.rd edn. Philadelphia: W B.
Saunders Company, 1992:365-83.
21. Koff SA. Enuresis. In:
Koff SA(ed).Campbells Urology, 7rd edn,W.B Saunders Company,1990: 2055-68.
22. Bower WF, Sit FK, Yeung
CK. Nocturnal enuresis in adolescents and adults is associated with childhood
elimination symptoms. J Urol 2006;176(12):1771-5.
23. Guyton AC, Hall JE.
Physiological Anatomy of the Bladder, Micturition.Human Physiology and
Mechanisms of the Bladder, Micturation. Human Physiology and Mechanisms of
Disease, 6 th ed, 1997:264-5.
24. Ornitz EM, Hana GL,
Traversay N. Prestimulation-induced startle modulation in attention deficit
hyperactivity disorder and nocturnal enuresis. Psychophysology
1992;29(4):437-51.
25. Ünal F. Enürezis Nokturna. Katkı Pediatri Dergisi
1996;17(5):789-802.
26. Söhmen MT. Fonksiyonel Enürezis. Türk Psikiyatri
Derg 1990;1(1):39-42.
27. Fergusson DM, Horwood LJ.
Nocturnal enuresis and behavioral problems in adolescence: a 15 year
longitudinal study. Pediatrics 1994;94(5):662-8.
28. Ertan P, Gönülal D, Söğüt A, Yılmaz Ö, Bozgül A,
Yüksel H. Monosemptomatik noktürnal enürezisi olan çocuklarda dikkat eksikliği
ve hiperaktivite bulguları. Türk Ped Arş 2010;45(1):37-40.
29. Nina VAM Knoers, Leo A H.
Nephrogenic Diabetes Incipitus. In: Barratt TM, Enver ED, Harmon WE, eds.
Pediatric Nephrology, 4th edn. Baltimore: Lippincott Williams& Wilkins 1999;583-9.
30. Biedermen J, Santangelo
SL, Faraone SV, Kiely K, Guite J Mick E. Clinical correlates of enuresis in
ADHD and non ADHD children. J Child Psychol Psychiatry 1995;36(5):865-77.
31. Weider DJ, Sateia MJ, West
RP. Nocturnal enuresis in children with upper airway obstruction. Otolaryngol
Head Neck Surg1991;105(3):427-32.
32. Baruzzi A, Riva R,
Cirignotta F, Zucconi M, Cappelli M, Lugaresi E. Atrial natriuretic peptide and
catecholamines in obstructive sleep apnea syndrome. Sleep 1991;14(1):83-6.
33. Horowitz M, Misseri R.
Diurnal and nocturnal enuresis. In:The Kelalis-King-Belman, Textbook of
Clinical Pediatric Urology, 5th ed. London: Informa Heathcare UK Ltd,
2007;831-2.
34. Liu X, Sun Z, Uchiyama M,
Li Y, Okawa M. Attaining nocturnal urinary control, nocturnal enuresis, and
behavioral problems in Chinese children aged 6 through 16 years. J Am Acad
Child Adolesc Psychiatry 2000;39(12):1557-64.
35.Longstaffe S, Moffatt ME,
Whalen JC. Behavioral and self-concept changes after six months of enuresis treatment:
a randomized, controlled trial. Pediatrics 2000;105 (4pt2):935-40.
36. Hjalmas K, Arnold T, Bower
W et al. Nocturnal enuresis: an international evidence based management
strategy. J Urol 2004;171(6pt2):2545-61.
37. Loening-Baucke V. Urinary
incontinence and urinary tract infection and their resolution with treatment of
chronic constipation of childhood. Pediatrics 1997;100(2pt1):228-32.
38. Devlin JB, O, Cathain C.
Predicting outcome in nocturnal enuresis. Arch Dis Child 1990; 65(10):1158-61.
39. Monda JM, Hussmann DA.
Primary nocturnal enuresis: a comparison among observation, imipramine,
desmopressin acetate and bed-wetting alarm systems. J Urol 1995;154(2):745-8.
40. Glazener C M, Evans J H,
Peto R E. Alarm interventions for nocturnal enuresis in children Cochrane
Databasen Syst Rev 2005;(2):CD002911.
41. Taneli C, Ertan P,Taneli F
at al. Effect of alarm treatment on bladder storage capacities in
monosymptomatic nocturnal enuresis. Scand J Urol Nephrol. 2004;38(3):207-10.
42. Rappaport L. Prognostic
factors for alarm treatment. Scand J Urol Nephrol 1997;183(1):55-8.
43. Butler RJ, Holland P,
Gasson S, Norfolk S, Houghton L, Penney M. Exploring potential mechanisms in
alarm treatment for primary nocturnal enuresis. Scand J Urol Nephrol 2007; 41(5):407-13.
44. Neveus T, Lackgren G,
Tuvemo T, Olsson U, Stenberg A. Desmopressin resistant enuresis: pathogenetic
and therapeutic considerations. J Urol 1999;162(6):2136-40.
45. Van de Walle J, Van
Herzeele C, Raes A. Is there still a role for desmopressin in children with
primary monosymptomatic nocturnal enuresis?: a focus on safety issues. Drug Saf
2010; 33(4):261-71.
46. Hjalmas K, Bengtsson B.
Efficacy, safety, and dosing of desmopressin for nocturnal enuresis in Europe.
Clin Pediatr (Phila) 1993;32(1):19-24.
47.Neveus T. Oxybutynin,
desmopressin and enuresis. J Urol 2001;166(6):2459-62.
48. Kosar A, Arikan N, Dincel
C. Effectiveness of oxybutynin hydrochloride in the treatment of enuresis
nocturna--a clinical and urodynamic study. Scandinav J Urol Nephrol
1999;33(2):115-8.
49. Geller B, Reising D,
Leonard HL, Riddle MA, Walsh BT. Critical review of tricyclic antidepressant
use in children and adolescents. J Am Acad Child Adolesc Psychiatry,
1999;38(5):513-6.
50. Miller K, Atkin B, Moody
ML. Drug therapy for nocturnal enuresis. Current treatment recommendations.
Drugs 1992;44(1):47-56.
51. Gepertz S, Neveus T.
Imipramine for therapy resistant enuresis: a retrospective evaluation. J Urol
2004;171(6pt2):2607-10.
52. Meneses RP. Monosyptomatic
nocturnal enuresis. J Pediatr 2001;77(3):161-8.
53. Natochin YV, Kuznetsova
AA. Nocturnal enuresis: correction of renal function by desmopressin and
diclofenac. Pediatr Nephrol 2000;14(1):42-7.
54. Bradbury MG, Meadow SR.
Combined treatment with enuresis alarm and desmopressin for nocturnal enuresis.
Acta Paediatr 1995;84(9):1014-8.
55. Van Kampen M, Bogaert G,
Akinwuntan EA, Claessen L, Van Poppel H, De Weerdt W. Long-term efficacy and
predictive factors of full spectrum therapy for nocturnal enuresis. J Urol 2004;171(6pt2):2599-602.
56. Van Kampen M, Bogaert G,
Feys H, Baert L, De Raeymaeker I, De Weerdt W. High initial efficacy of
full-spectrum therapy for nocturnal enuresis in children and adolescents. BJU
Int 2002;90(1):84-7.
57. Leebeek-Groenewegen A,
Blom J, Sukhai R, Van Der Heijden B. Efficacy of desmopressin combined with
alarm therapy for monosymptomatic nocturnal enuresis. J Urol 2001;166(6):
2456-8.
58. Bower W F, Diao M, Tang
JL, Yeung CK. Acupuncture for nocturnal enuresis in children: a systematic
review and exploration of rationale. Neurourol Urodyn 2005;24(3):267-72.